目次
糖尿病と診断されたとき、多くの方が血糖コントロールに意識を向けます。
しかし、目の健康についてはどうでしょうか。
糖尿病網膜症は、糖尿病の三大合併症のひとつであり、日本における中途失明原因の上位を占める深刻な眼疾患です。働き盛りの世代にも発症し、毎年約3,000人が失明に至っているという現実があります。
私は南船橋眼科で日々診療にあたっていますが、「もっと早く受診していれば」と後悔される患者様を何度も目にしてきました。糖尿病網膜症の最大の特徴は、初期段階では自覚症状がほとんどないことです。視力低下や見え方の異常を感じたときには、すでに病状が進行しているケースが少なくありません。
本記事では、糖尿病網膜症の初期症状から失明予防まで、臨床現場での実体験と医学的知見をもとに解説します。適切な検査頻度や早期発見のポイント、視機能障害を防ぐための具体的な対策を、患者様が正しい医療判断をできるようお伝えします。
糖尿病網膜症とは何か
糖尿病網膜症は、高血糖状態が長期間続くことで網膜の血管が障害される病気です。
網膜は眼球の奥にある薄い膜状の組織で、カメラでいえばフィルムに相当します。光を感じ取り、脳に視覚情報を伝える重要な役割を担っています。この網膜には無数の細い血管が張り巡らされており、酸素や栄養を供給しています。
糖尿病によって血糖値が高い状態が続くと、これらの微細な血管が徐々にダメージを受けます。血管壁が脆くなり、血液成分が漏れ出したり、血管が詰まったりすることで、網膜に必要な酸素や栄養が届かなくなります。
糖尿病網膜症の診療における目標は、視機能障害を予防し、障害された視機能を可能なかぎり回復させることです。そのためには、検査結果に基づく早期の診断と、適切な時期における治療介入が不可欠となります。
糖尿病があれば視力障害のリスクがあるという疫学調査の結果を、すべての糖尿病患者様に知っていただくことが重要です。内科と眼科が連携し、糖尿病と診断された患者様が速やかに眼科を受診し、定期検査を受けることが、失明予防の第一歩となります。
糖尿病網膜症の初期症状を見逃さないために
初期段階では自覚症状がほとんどない
糖尿病網膜症の最も恐ろしい点は、初期段階では自覚症状がほとんどないことです。
多くの患者様は「見えにくさを感じない」という理由で眼科受診を後回しにされます。しかし、これこそが最大の落とし穴なのです。網膜の血管に異常が生じ始めていても、視力に影響が出るまでには時間がかかります。
診察室で「最近、見え方に変化はありませんか」と尋ねると、「特に問題ありません」とお答えになる方が大半です。ところが、眼底検査を行うと、すでに網膜に出血や血管の異常が見られるケースが少なくありません。
進行すると現れる具体的な症状
病状が進行すると、以下のような症状が現れます。
- 視界にゴミや虫のようなものが浮かんで見える(飛蚊症)
- 視野の一部が欠ける、または暗く見える
- 視力が急激に低下する
- ものがゆがんで見える
- かすみがかかったように見える
これらの症状が出た時点で、すでに網膜症はかなり進行している可能性があります。特に飛蚊症は、硝子体出血のサインであることが多く、緊急の治療が必要な場合もあります。

見逃しやすい初期のサイン
完全に無症状というわけではなく、注意深く観察すれば気づける微細な変化もあります。
夜間の視力がわずかに低下したり、細かい文字を読むときに以前より時間がかかったりすることがあります。また、明るい場所から暗い場所に移動したとき、目が慣れるまでの時間が長くなることもあります。
これらは日常生活で見過ごされやすい変化ですが、糖尿病をお持ちの方にとっては重要なサインとなる可能性があります。少しでも違和感を覚えたら、次の定期検査を待たずに眼科を受診することをおすすめします。
糖尿病網膜症の進行段階と病態
糖尿病網膜症は、病状の進行度によって段階的に分類されます。
単純糖尿病網膜症(初期段階)
最も初期の段階です。網膜の毛細血管に小さな瘤(毛細血管瘤)ができたり、点状の出血が見られたりします。この段階では視力への影響はほとんどなく、自覚症状もありません。
眼底検査で初めて発見されることが多く、適切な血糖コントロールを行えば進行を抑えられる可能性があります。定期的な経過観察が重要となる時期です。
増殖前糖尿病網膜症(中期段階)
網膜の血管が詰まり始め、網膜への血流が不足する状態です。
血管の閉塞が広がると、網膜に酸素や栄養が届かなくなり、軟性白斑や静脈の異常などが現れます。この段階でも視力低下を自覚しないことが多いですが、病状は確実に進行しています。
レーザー治療などの介入を検討する時期であり、眼科医との密な連携が必要になります。
増殖糖尿病網膜症(進行段階)
最も進行した段階で、失明のリスクが高まります。
網膜の酸素不足を補おうとして、新しい血管(新生血管)が異常に増殖します。しかし、この新生血管は非常に脆く、容易に出血を起こします。硝子体出血が生じると、視界が真っ暗になることもあります。
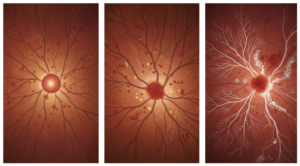
さらに進行すると、増殖した組織が網膜を引っ張り、網膜剥離を引き起こす危険性があります。この段階では、硝子体手術などの外科的治療が必要になることが多く、視機能の回復が困難になる場合もあります。
だからこそ、この段階に至る前の早期発見と適切な治療介入が極めて重要なのです。
失明予防のための適切な検査頻度
糖尿病診断直後の眼科受診の重要性
糖尿病と診断されたら、速やかに眼科を受診してください。
糖尿病網膜症は、糖尿病の罹病期間と密接に関係しています。診断時にはすでに網膜症が始まっている可能性もあるため、初回の眼底検査は非常に重要です。この初回検査で網膜の状態を把握し、今後の検査スケジュールを決定します。
病状別の推奨検査頻度
日本糖尿病眼学会のガイドラインでは、病状に応じた検査頻度が推奨されています。
網膜症がない、または軽度の単純網膜症の場合は、年に1回から2回の定期検査が推奨されます。血糖コントロールが良好であれば、年1回でも問題ないケースもありますが、主治医の判断に従ってください。
中等度以上の単純網膜症や増殖前網膜症の場合は、3ヶ月から6ヶ月ごとの検査が必要です。この段階では病状の進行を注意深く監視し、適切なタイミングでレーザー治療などの介入を検討します。
増殖網膜症や治療中の場合は、1ヶ月から3ヶ月ごと、あるいはそれ以上の頻度で検査を行います。病状の変化に迅速に対応するため、より密な経過観察が不可欠です。
血糖コントロールの状態による調整
検査頻度は、血糖コントロールの状態によっても調整されます。
HbA1cの値が急激に改善した場合や、逆に悪化した場合には、網膜症の進行リスクが高まることがあります。このような時期には、通常より頻繁な眼科検査が推奨されます。

また、妊娠糖尿病の方や、妊娠を予定されている糖尿病患者様は、妊娠中に網膜症が急速に進行する可能性があるため、より頻繁な検査が必要です。妊娠初期、中期、後期、そして産後にも眼科検査を受けることが推奨されています。
定期検査を継続することの重要性
「見え方に問題がないから」という理由で、定期検査を中断される方がいらっしゃいます。
しかし、これは非常に危険です。糖尿病網膜症は自覚症状のないまま進行するため、定期検査こそが早期発見の唯一の方法なのです。一度でも検査を怠ると、その間に病状が進行し、取り返しのつかない視機能障害を招く可能性があります。
内科での糖尿病治療と並行して、眼科での定期検査を継続することが、失明予防の基本です。
糖尿病網膜症の早期発見のための検査方法
眼底検査の重要性
糖尿病網膜症の診断において、眼底検査は最も基本的で重要な検査です。
眼底検査では、瞳孔を通して網膜の状態を直接観察します。散瞳薬を点眼して瞳孔を広げることで、網膜の周辺部まで詳細に観察できます。この検査により、毛細血管瘤、出血、血管の異常、新生血管の有無などを確認します。
検査自体は痛みはありませんを伴わず、数分程度で終わります。ただし、散瞳後は数時間にわたって視界がぼやけたり、まぶしく感じたりするため、車の運転は控える必要があります。
光干渉断層計(OCT)検査
OCT検査は、網膜の断層像を高解像度で撮影する検査です。
網膜の厚みや構造を詳細に観察でき、黄斑浮腫(網膜の中心部である黄斑に液体が溜まる状態)の早期発見に非常に有用です。黄斑浮腫は視力低下の主要な原因のひとつであり、早期発見・早期治療が視力予後を大きく左右します。
当院でも積極的に活用しており、患者様の負担を最小限に抑えながら、精密な診断を行っています。
蛍光眼底造影検査
より詳細な血管の状態を評価するために、蛍光眼底造影検査を施行している施設へご紹介することがあります。
腕の静脈から造影剤を注射し、網膜の血管を撮影する検査です。血管の閉塞部位や血液の漏れ、新生血管の範囲などを正確に把握でき、レーザー治療の計画を立てる際に重要な情報となります。

造影剤に対するアレルギー反応が稀に起こる可能性があるため、事前に問診を行い、安全性を確認した上で実施します。検査後は一時的に皮膚や尿が黄色くなることがありますが、通常は数日で元に戻ります。
視力検査と眼圧検査
基本的な視力検査と眼圧検査も、定期的に実施します。
視力の変化は病状の進行を示す重要な指標です。また、糖尿病患者様は緑内障のリスクも高いため、眼圧測定も欠かせません。これらの検査を組み合わせることで、総合的な眼の健康状態を評価します。
糖尿病網膜症の治療と視機能障害の予防
血糖コントロールが最も重要
糖尿病網膜症の進行を抑える最も基本的で効果的な方法は、適切な血糖コントロールです。
HbA1cを目標値内に維持することで、網膜症の発症リスクを大幅に減少させることができます。すでに網膜症が発症している場合でも、良好な血糖コントロールによって進行を遅らせることが可能です。
ただし、急激な血糖値の改善は一時的に網膜症を悪化させることがあるため、内科医と相談しながら、段階的にコントロールすることが大切です。
レーザー光凝固術
増殖前網膜症や増殖網膜症の段階では、レーザー光凝固術が有効な治療法です。
レーザーを用いて網膜の酸素不足の部分を凝固させることで、新生血管の発生を抑制します。外来で実施できる治療であり、失明予防に大きな効果があります。
治療後は視野の周辺部がわずかに狭くなることがありますが、中心視力を守るための重要な治療です。適切なタイミングでレーザー治療を行うことが、視機能維持の鍵となります。
硝子体内注射
黄斑浮腫に対しては、抗VEGF薬やステロイド薬の硝子体内注射が行われます。
これらの薬剤は、血管から液体が漏れ出すのを抑え、浮腫を軽減させる効果があります。注射と聞くと不安に思われるかもしれませんが、点眼麻酔を行い、非常に細い針を使用します。
効果の持続期間には個人差があり、定期的な注射が必要になることもあります。視力改善効果が期待できる治療法として、近年広く用いられています。
硝子体手術
硝子体出血や網膜剥離が生じた場合には、硝子体手術が必要になります。
眼内の濁った硝子体を除去し、網膜を元の位置に戻す手術です。高度な技術を要する手術ですが、適切に実施することで視機能の回復が期待できます。
当院では日帰り白内障手術を行っていますが、硝子体手術が必要な場合には、信頼できる専門施設へご紹介させていただきます。患者様にとって最善の治療を受けていただけるよう、連携体制を整えています。
日常生活で気をつけるべきポイント
血糖値の自己管理
日々の血糖値管理が、網膜症予防の基本です。
食事療法、運動療法、薬物療法を適切に組み合わせ、血糖値を安定させることが重要です。食後の血糖値スパイクを避けるため、食事の順番や内容にも配慮しましょう。野菜から食べ始める、よく噛んで食べる、といった工夫が効果的です。
血圧とコレステロールの管理
高血圧や脂質異常症も、糖尿病網膜症の進行を促進する要因です。
血糖値だけでなく、血圧やコレステロール値も適切に管理することが、総合的な眼の健康維持につながります。内科での定期検査を欠かさず、必要に応じて降圧薬や脂質異常症治療薬を服用してください。
禁煙の重要性
喫煙は血管にダメージを与え、糖尿病網膜症のリスクを高めます。
すでに糖尿病をお持ちの方は、禁煙することで網膜症の進行リスクを減らすことができます。禁煙外来の利用も検討し、確実に禁煙を実現しましょう。
適度な運動
適度な運動は、血糖コントロールを改善し、全身の血流を良くします。
ただし、増殖網膜症がある場合には、激しい運動が出血を誘発する可能性があります。運動を始める前に、眼科医に相談し、自分の病状に適した運動内容を確認してください。
まとめ:失明予防は早期発見と継続的な管理から
糖尿病網膜症は、初期段階では自覚症状がほとんどないため、定期的な眼科検査が唯一の早期発見方法です。
糖尿病と診断されたら、速やかに眼科を受診し、その後は病状に応じた頻度で定期検査を継続してください。年に1回から2回、病状によってはより頻繁な検査が推奨されます。
適切な血糖コントロールを維持し、血圧や脂質の管理、禁煙、適度な運動など、総合的な健康管理を心がけることが、網膜症の進行を抑える基本です。視力低下や飛蚊症などの症状が現れたら、次の定期検査を待たずに、すぐに眼科を受診してください。
南船橋眼科では、糖尿病網膜症の早期発見と適切な治療に力を入れています。南船橋駅直結、ららテラスTOKYO-BAY内という好立地で、土日祝日も診療しており、お買い物のついでに気軽に通院していただけます。WEB予約にも対応していますので、ぜひご利用ください。
糖尿病があっても、適切な管理と定期検査によって、視機能を守ることは十分に可能です。
あなたの大切な目を守るため、今日から行動を始めましょう。
著者情報
南船橋眼科 院長 佐倉達朗

経歴
- 筑波大学医学群医学類 卒業
- 東京都立多摩総合医療センター 臨床研修医
- 東京医科歯科大学医学部附属病院 眼科
- 東京都保健医療公社大久保病院 眼科
- 川口市立医療センター 眼科
- 川口工業総合病院 眼科
- 柏厚生総合病院 眼科
- 南船橋眼科 院長